परिभाषा
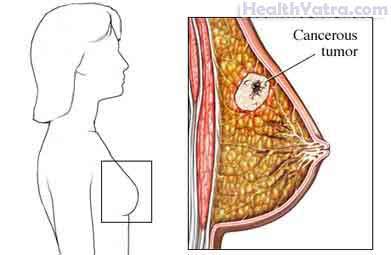
स्तन कैंसर एक ऐसी बीमारी है जिसमें स्तन के ऊतकों में कैंसर कोशिकाएं विकसित हो जाती हैं।
कैंसर तब होता है जब शरीर में कोशिकाएं बिना नियंत्रण या व्यवस्था के विभाजित हो जाती हैं। यदि कोशिकाएं अनियंत्रित रूप से विभाजित होती रहें तो ऊतकों का एक समूह बन जाता है। इसे ग्रोथ या ट्यूमर कहा जाता है. कैंसर शब्द का तात्पर्य घातक ट्यूमर से है। वे आस-पास के ऊतकों पर आक्रमण कर सकते हैं और शरीर के अन्य भागों में फैल सकते हैं।
हालाँकि अधिकांश लोग स्तन कैंसर को महिलाओं को प्रभावित करने वाला मानते हैं, लेकिन पुरुषों में भी यह विकसित हो सकता है स्तन कैंसर भी। पुरुषों में स्तन कैंसर अधिक आक्रामक हो सकता है।
का कारण बनता है
स्तन कैंसर का कारण ज्ञात नहीं है। शोध से पता चलता है कि कुछ जोखिम कारक बीमारी से जुड़े हुए हैं।
जोखिम कारक
स्तन कैंसर के खतरे को बढ़ाने वाले कारकों में शामिल हैं:
- लिंग: महिला, हालांकि पुरुषों को भी स्तन कैंसर हो सकता है
- आयु: 50 या उससे अधिक
- स्तन कैंसर का व्यक्तिगत इतिहास
- परिवार के सदस्यों को स्तन कैंसर है
- स्तन ऊतक में परिवर्तन, जैसे एटिपिकल डक्टल हाइपरप्लासिया, रेडियल स्कार गठन, और लोब्यूलर कार्सिनोमा इन सीटू (एलसीआईएस)
- कुछ जीनों में परिवर्तन (BRCA1, BRCA2, और अन्य)
- जाति: कोकेशियान
- जीवनकाल में एस्ट्रोजन के संपर्क में वृद्धि:
- मासिक धर्म का जल्दी शुरू होना
- रजोनिवृत्ति की देर से शुरुआत
- संतान उत्पन्न न होना या देर से संतान होना
- स्तनपान का अभाव
- हार्मोन रिप्लेसमेंट थेरेपी
- तंबाकू इस्तेमाल
- स्तन घनत्व में वृद्धि (अधिक लोब्युलर और डक्टल ऊतक और कम वसायुक्त ऊतक)
- 30 वर्ष की आयु से पहले विकिरण चिकित्सा
- शराब का अत्यधिक सेवन
टिप्पणी: अध्ययनों से पता चलता है कि ज्ञात जोखिम कारकों वाली अधिकांश महिलाओं को स्तन कैंसर नहीं होता है। कई महिलाएं जिन्हें स्तन कैंसर होता है उनमें उम्र के अलावा ऊपर सूचीबद्ध कोई भी जोखिम कारक नहीं होता है।
लक्षण
जब स्तन कैंसर पहली बार विकसित होता है, तो कोई लक्षण नहीं हो सकता है। लेकिन जैसे-जैसे कैंसर बढ़ता है, यह निम्नलिखित परिवर्तन पैदा कर सकता है:
- स्तन के अंदर या उसके पास, बगल के क्षेत्र में या गर्दन में गांठ या मोटा होना
- स्तन के आकार या आकृति में परिवर्तन
- निपल से स्राव या कोमलता, या निपल स्तन में पीछे (उल्टा) खिंच गया
- स्तन की त्वचा पर उभार या गड्ढा (संतरे की त्वचा की तरह)
- स्तन, एरिओला या निपल की त्वचा दिखने या महसूस होने के तरीके में बदलाव (उदाहरण के लिए, गर्म, सूजी हुई, लाल या पपड़ीदार)
ध्यान दें: ये लक्षण अन्य, कम गंभीर स्वास्थ्य स्थितियों के कारण भी हो सकते हैं। इन्हें अनुभव करने वाले किसी भी व्यक्ति को डॉक्टर को दिखाना चाहिए।
निदान
डॉक्टर आपके लक्षणों और चिकित्सा इतिहास के बारे में पूछेंगे। एक शारीरिक परीक्षा ली जाएगी। इसमें एक स्तन परीक्षण शामिल होगा।
- आपके डॉक्टर को आपके शरीर के अंदर की संरचनाओं की तस्वीरों की आवश्यकता हो सकती है। इसके साथ ऐसा किया जा सकता है:
- मैमोग्राफी
- अल्ट्रासोनोग्राफी
- कंप्यूटेड टोमोग्राफी (सीटी) स्कैन
- पॉज़िट्रॉन एमिशन टोमोग्राफी (पीईटी)/सीटी स्कैन
- आपके डॉक्टर को आपके स्तन ऊतक का परीक्षण करने की आवश्यकता हो सकती है। यह विभिन्न प्रकार की बायोप्सी के साथ किया जा सकता है, जिनमें शामिल हैं:
- बारीक-सुई आकांक्षा-एक पतली सुई का उपयोग करके स्तन की गांठ से तरल पदार्थ और/या कोशिकाओं को निकालना
- सुई बायोप्सी - एक ऐसे क्षेत्र से सुई के साथ ऊतक को निकालना जो मैमोग्राम पर असामान्य दिखता है लेकिन महसूस नहीं किया जा सकता है
- सर्जिकल बायोप्सी:
- इंसिज़नल बायोप्सी-किसी गांठ या संदिग्ध क्षेत्र का नमूना काटना
- एक्सिज़नल बायोप्सी-पूरी गांठ या संदिग्ध क्षेत्र और किनारों के आसपास स्वस्थ ऊतक के एक क्षेत्र को काटना
- आपके डॉक्टर को आपके ऊतक और शारीरिक तरल पदार्थ का परीक्षण करने की आवश्यकता हो सकती है। यह इसके साथ किया जा सकता है: .
- ऊतक मूल्यांकन-स्तन कैंसर ऊतक का एस्ट्रोजन और प्रोजेस्टेरोन रिसेप्टर्स के साथ-साथ HER2/neu की उपस्थिति के लिए परीक्षण किया जाता है। इनका उपयोग थेरेपी की योजना बनाने में मदद के लिए किया जाता है
- आनुवंशिक परीक्षण-कुछ रोगियों में विशिष्ट जीन उत्परिवर्तन के लिए रक्त का मूल्यांकन किया जाता है
उपचार
स्तन कैंसर का पता चलने के बाद स्टेजिंग टेस्ट किए जाते हैं। इससे यह पता लगाने में मदद मिलेगी कि क्या कैंसर फैल गया है और यदि हां, तो किस हद तक।
उपचार में शामिल हैं:
सर्जरी
- लम्पेक्टॉमी-स्तन कैंसर और उसके आसपास के कुछ सामान्य ऊतकों को हटाना। अक्सर, बांह के नीचे के कुछ लिम्फ नोड्स भी हटा दिए जाते हैं। इसे टाइलेक्टॉमी या क्वाड्रंटेक्टॉमी भी कहा जा सकता है।
- सेगमेंटेक्टॉमी-कैंसर और उसके आसपास के सामान्य स्तन ऊतक के एक बड़े क्षेत्र को हटाना।
- सरल मास्टेक्टॉमी - स्तन को हटाना, या जितना संभव हो उतना स्तन को हटाना। सर्जन कोशिश करेगा कि लिम्फ नोड्स को न हटाया जाए।
- रेडिकल मास्टेक्टॉमी - स्तन, दोनों छाती की मांसपेशियां, बांह के नीचे लिम्फ नोड्स और कुछ अतिरिक्त वसा और त्वचा को हटाना। इस प्रक्रिया पर केवल दुर्लभ मामलों में ही विचार किया जाता है। यह तब किया जाता है जब कैंसर छाती की मांसपेशियों तक फैल गया हो। यह प्रक्रिया इस समय अमेरिका में बहुत कम ही की जाती है।
- संशोधित रेडिकल मास्टेक्टॉमी-पूरे स्तन को हटाना, बांह के नीचे लिम्फ नोड्स और, अक्सर, छाती की मांसपेशियों के ऊपर की परत को हटाना।
- सेंटिनल लिम्फ नोड बायोप्सी - नीली डाई और/या एक रेडियोधर्मी ट्रेसर की एक छोटी मात्रा उस क्षेत्र में रखी जाती है जहां ट्यूमर स्थित था। पदार्थ को ग्रहण करने वाली लिम्फ नोड्स को हटा दिया जाता है। यदि किसी सेंटिनल नोड्स में कैंसर है तो उन शेष लिम्फ नोड्स को हटा दिया जाना चाहिए। यह विधि आमतौर पर उन महिलाओं में की जाती है जिनके पास लिम्फ नोड्स नहीं होते हैं जिन्हें बगल में महसूस किया जा सकता है।
- एक्सिलरी लिम्फ नोड विच्छेदन - बांह के नीचे लिम्फ नोड्स को हटाना। यह यह निर्धारित करने में मदद करने के लिए किया जाता है कि कैंसर कोशिकाएं लसीका प्रणाली में प्रवेश कर चुकी हैं या नहीं।
विकिरण चिकित्सा
विकिरण चिकित्सा कैंसर कोशिकाओं को मारने और ट्यूमर को सिकोड़ने के लिए विकिरण का उपयोग है। दो मुख्य प्रकार के विकिरण का उपयोग किया जा सकता है:
- बाह्य विकिरण चिकित्सा- शरीर के बाहर किसी स्रोत से स्तन पर निर्देशित विकिरण
- आंतरिक विकिरण चिकित्सा-रेडियोधर्मी सामग्री को स्तन में या कैंसर कोशिकाओं के पास रखा जाता है
कीमोथेरपी
कीमोथेरेपी कैंसर कोशिकाओं को मारने के लिए दवाओं का उपयोग है। इसे गोली, इंजेक्शन या कैथेटर के माध्यम से कई रूपों में दिया जा सकता है। दवाएं रक्तप्रवाह में प्रवेश करती हैं। वे शरीर में भ्रमण करते हुए अधिकतर कैंसर कोशिकाओं को मारते हैं। कुछ स्वस्थ कोशिकाएँ भी नष्ट हो जाती हैं।
जैविक चिकित्सा
जैविक चिकित्सा शरीर द्वारा निर्मित दवाओं या पदार्थों का उपयोग है। वे कैंसर के खिलाफ शरीर की प्राकृतिक सुरक्षा को बढ़ा या बहाल कर सकते हैं। इसे बायोलॉजिक रिस्पॉन्स मॉडिफायर (बीआरएम) थेरेपी भी कहा जाता है।
हार्मोनल थेरेपी
हार्मोनल थेरेपी इस तथ्य का लाभ उठाने के लिए डिज़ाइन की गई है कि कई स्तन कैंसर एस्ट्रोजन के प्रति संवेदनशील होते हैं। एस्ट्रोजन, एस्ट्रोजन-संवेदनशील कोशिकाओं से जुड़ता है और उन्हें बढ़ने और विभाजित होने के लिए उत्तेजित करता है। एंटी-एस्ट्रोजन दवाएं एस्ट्रोजेन के बंधन को रोकती हैं। यह कोशिकाओं को बढ़ने से रोकता है और स्तन कैंसर को दोबारा लौटने से रोकता है या विलंबित करता है।
रोकथाम
स्तन कैंसर का शीघ्र पता लगाना और इसका इलाज करना इस बीमारी से होने वाली मृत्यु को रोकने का सबसे अच्छा तरीका है। स्तन कैंसर के प्रारंभिक चरण में लक्षण दिखाई नहीं देते। स्क्रीनिंग परीक्षा और परीक्षण होना महत्वपूर्ण है। ये कदम लक्षण प्रकट होने से पहले कैंसर का पता लगाने में मदद कर सकते हैं। निम्नलिखित सिफ़ारिशें बिना किसी लक्षण वाली उन महिलाओं के लिए हैं जो स्तन कैंसर के लिए उच्च जोखिम में नहीं हैं:
- मैमोग्राम:
- उम्र 40-49—सिफारिशें 50 साल की उम्र तक इंतजार करने से लेकर हर 1-2 साल में स्क्रीनिंग कराने तक अलग-अलग हैं।
- आयु 50-74—हर साल से लेकर हर दो साल तक
- क्लिनिकल स्तन परीक्षण:
- आयु 20-39—हर साल से लेकर हर तीन साल तक होती है
- आयु 40 और उससे अधिक - हर साल
- 20 वर्ष और उससे अधिक उम्र वालों के लिए स्तन स्व-परीक्षा वैकल्पिक है। जोखिमों और लाभों के बारे में अपने डॉक्टर से बात करें।
यदि आपको स्तन कैंसर का खतरा बढ़ गया है, तो आपको पहले मैमोग्राम कराना शुरू करना पड़ सकता है। आप और आपका डॉक्टर आपके लिए सर्वोत्तम स्क्रीनिंग शेड्यूल तय कर सकते हैं।
यदि आपको स्तन कैंसर का खतरा बहुत अधिक है, तो कैंसर होने से पहले आपके स्तनों को हटाने के लिए सर्जरी (जिसे प्रोफिलैक्टिक मास्टेक्टॉमी कहा जाता है) एक विकल्प हो सकता है।